Epidemia demencji
Co trzy sekundy u jednej osoby na świecie rozwija się demencja – podaje Alzheimer’s Disease International (ADI). I chociaż u podstaw blisko ⅔ przypadków otępienia leży choroba Alzheimera, to dla nauki wciąż pozostaje ona w dużym stopniu zagadką. Niestety większość ludzi nadal uważa, że choroba jest normalnym etapem starzenia się, a nie zaburzeniem neurodegeneracyjnym. A około połowa osób żyjących z demencją zgłasza, że czują się ignorowani przez pracowników służby zdrowia. Perspektywy procesu leczenia nie są optymistyczne – istniejące farmaceutyki nie eliminują przyczyn, a jedynie objawy choroby.
Alzheimer to złożona choroba. Dotyka nie tylko samego pacjenta, ale również całe jego otoczenie. Początkowo chory może zaobserwować problemy z pamięcią krótkotrwałą, trudności z wysławieniem się lub zmiany nastroju. W miarę rozwoju choroby ma coraz więcej trudności z samodzielnym funkcjonowaniem, powoli traci umiejętność czytania i komunikowania się z innymi ludźmi, uszkodzona zostaje też pamięć długotrwała.
Choroby otępienne dotykają 3% całej populacji po 65. roku życia, jednak co około 5 lat życia pacjenta następuje podwojenie tej wartości. A to oznacza, że blisko 70% osób po 90. roku życia zmaga się ze schorzeniami tego typu. Jak podaje WHO, w 2019 r. zaburzenia demencyjne zdiagnozowano globalnie u 55 mln osób. W 2050 liczba ta może sięgnąć blisko 140 mln. I to dlatego każde odkrycie w tej dziedzinie może stanowić przełom.
Obiecujące odkrycie polskich chemików
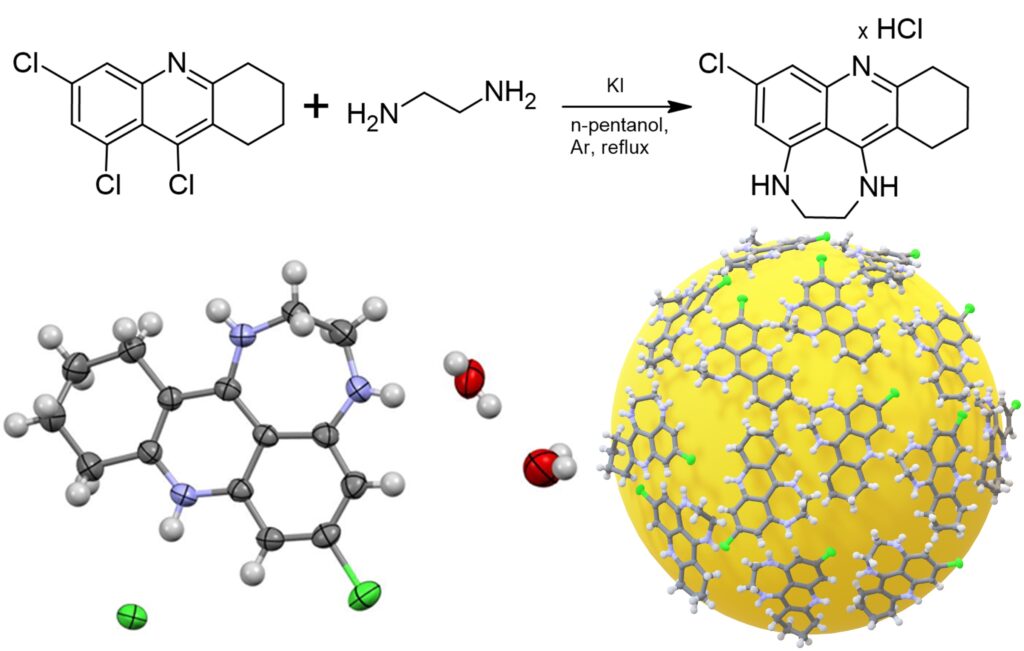
Badania prowadzone przez dr Annę Zawadzką wraz z zespołem naukowców z Wydziału Chemii Uniwersytetu Warszawskiego zaowocowały wyłonieniem nowego związku chemicznego – obiecującego kandydata na lek w terapii choroby Alzheimera. Co więcej, związek ów może posłużyć również jako skuteczne narzędzie diagnostyczne. A to z kolei ma szansę przełożyć się z jednej strony na zwiększenie możliwości wczesnego wykrywania choroby, a z drugiej umożliwić odkrycie największych tajemnic alzheimera.
Najpierw pojawiło się CHDA – związek powstał jako produkt uboczny przy wytwarzaniu pochodnej takryny – jednej z substancji stosowanych w leczeniu alzheimera, i hormonu snu – melatoniny. Takie połączenie pozwoliło osiągnąć zadowalające efekty przy zastosowaniu dawki 600 razy mniejszej niż w przypadku samej takryny. Do CHDA badacze dodali cząsteczki radioizotopu złota. Ten związek chemiczny dodatkowo wykazał m.in. właściwości fluorescencyjne, co – jak się okazało po dalszych badaniach – umożliwia precyzyjne śledzenie go w organizmie pacjenta.
– W naszej ocenie najciekawsze jest połączenie funkcji terapeutycznej i diagnostycznej. To tutaj w dużym stopniu leży przełomowość naszego rozwiązania. Wpisuje się ono zresztą w ogólny trend tzw. medycyny spersonalizowanej. Zgodnie z tym trendem należy dążyć do dobrania terapii do konkretnej chorej osoby, a nie leczyć „statystycznego pacjenta” – wyjaśnia dr Anna Zawadzka.
Kiedy lek zacznie leczyć?
Zgodnie z przepisami – nowe leki, zanim wejdą na rynek i będą mogły zostać wykorzystane w terapii, potrzebują około 12 lat poświęconych na intensywne badania kliniczne. Prace nad otrzymanym przez polskich naukowców związkiem wciąż się nie zakończyły. W dziedzinie chorób neurodegeneracyjnych każde odkrycie jest jednak na wagę złota, bo społeczne problemy związane z ich rozpowszechnianiem będą tylko narastać.
Wytworzenie leku, który mógłby trafić do szerokiej dystrybucji, utrudnia fakt, że wciąż umykają nam właściwe przyczyny choroby, jej mechanizmy we wczesnych etapach rozwoju. Być może w tym wymiarze opracowany na UW związek okaże się najbardziej obiecujący.
– Przełomem w leczeniu alzheimera z pewnością byłoby poznanie mechanizmu powstawania zmian neurodegeneracyjnych w mózgu. Mamy nadzieję, że nasze badania przyczynią się do znalezienia skutecznego leku – podkreśla badaczka.
Alzheimer, czyli wielka niewiadoma
A jak dziś wygląda rzeczywistość osoby cierpiącej na chorobę Alzheimera? Perspektywy nie napawają optymizmem. Dostępne na rynku leki, takie jak donepezil czy rywastygmina, nie leczą choroby, a jedynie spowalniają jej postępy. Ich skuteczność jest znacząca właściwie tylko we wczesnych etapach rozwoju choroby. Nie wiedząc, co dokładnie powoduje uszkodzenie i śmierć komórek mózgowych, nie jesteśmy w stanie opracować leku, który docierałby do przyczyny problemu.
Kolejny problem stanowią skutki uboczne, możliwe działania niepożądane, których występowanie jest uzależnione od indywidualnych czynników, takich jak ogólny stan zdrowia konkretnego pacjenta. Do najczęstszych zalicza się bezsenność, pogorszenie nastroju, skurcze mięśni czy problemy jelitowo-żołądkowe. Poszukiwanie terapii w duchu medycyny spersonalizowanej – to dobry ruch w kierunku umożliwiania życia nie tylko dłuższego, ale też o lepszej jakości. We wszechstronności możliwych zastosowań kryje się potencjał związku otrzymanego na Wydziale Chemii.